顔面神経麻痺に対する治療
目次
発症からの時期による治療方針
顔面神経麻痺の原因がどのようなものであっても、治療方針の違いから、発症からの期間を基準にして、
- 急性期顔面神経麻痺(発症直後)
- 新鮮顔面神経麻痺(おおむね発症後1年以内)
- 陳旧性顔面神経麻痺(おおむね発症後1年以上経過したもの)
に分けられます。
1. 急性期顔面神経麻痺(発症直後)
顔面外傷等による顔面神経の物理的切断以外は、耳鼻咽喉科での治療となります。顔面神経が物理的に切断されている場合は、形成外科で、早急に神経の縫合や再建を行います。いずれの場合も、治療開始は早ければ早いほど後遺症が少ない傾向にあるので、原因の如何を問わず、顔面神経麻痺の急性期は、至急、病院を受診することをお勧めします。
2. 新鮮顔面神経麻痺(おおむね発症後1年以内)
Hunt症候群、Bell 麻痺、腫瘍摘出後、頭蓋内疾患後、外傷のいずれであっても、顔面神経が物理的に切断されていなければ、回復を待ちながら経過観察することになります。神経が切断されている場合は、時間が経つと、顔面神経に支配されている表情筋が萎縮して非可逆的に消失してしまうため、表情筋が無くなってしまう前に、神経移行、神経移植などの手術を行うことになります。
3. 陳旧性顔面神経麻痺(おおむね発症後1年以上経過したもの)
陳旧性顔面神経麻痺の時期になると、回復するものは概ね回復し終わるので、残った症状は後遺症となります、この後遺症には、単に“動きが悪い”ことだけではなく、“意図した通りに動かない、一緒に動いてほしくない動きが一緒に生じる(病的共同運動)”、いつも締め付けられているような感じがする(拘縮)“なども含まれます。これらの症状に対する手術を、患者さんの希望を聞きながら行うことになります。
急性期・新鮮顔面神経麻痺の治療
急性期(顔面神経麻痺発症から1週間以内)
Hunt症候群(ハント症候群)やBell麻痺(ベル麻痺)が疑わしいときはなるべく早く耳鼻咽喉科を受診してください。一般的には顔面神経の炎症を抑えるためのステロイド薬とウイルスの増殖を抑える抗ウイルス薬による治療が行われます。重症の麻痺では、入院による治療や手術が必要になることがあります。
急性期(顔面神経麻痺になってから1週間以内ほど)で、形成外科が対応するのは、以下の2つの場合です。
顔面の深い切りキズを受傷したのをきっかけに、顔の動きが悪くなった場合
顔面神経が物理的に切れている可能性があるので、形成外科で神経縫合を行います。神経縫合が早いほど良い回復が得られる可能性が高いので、顔のケガをした後に「もしかして、顔面神経麻痺?」と思ったら、早急に受診してください。
耳鼻咽喉科や脳神経外科で顔や頭蓋内の腫瘍摘出を行う際に、腫瘍摘出に伴って顔面神経も一緒に切除せざるを得ない場合(形成外科が顔面神経を再建する)
脳神経外科や耳鼻咽喉科での手術の前に、それらの科の医師から形成外科医に神経再建の相談が来るので、患者さんも、顔面神経の再建について、形成外科医からよく説明を受けてください。
新鮮例(顔面神経麻痺発症から概ね1年以内)
新鮮例(おおむね発症後1年以内)で形成外科医が対応するのは、上記の「顔面の深い切りキズを受傷したのをきっかけに、顔の動きが悪くなった場合」と、やはり、腫瘍切除などにより顔面神経が切れた場合に、日をあらためて再建手術を行う場合です。
Hunt症候群やBell 麻痺の回復期(発症後1年間ほど)に形成外科で治療を行うことはほとんどありませんが、経過が心配であれば、形成外科を受診していただければ、経過の予想や後遺症が残った場合に形成外科でできることを説明させていただきます。
陳旧性顔面神経麻痺(発症から1年以上)の治療
当科で行っている陳旧性顔面神経麻痺に対する代表的な手術を紹介します。この他にもいろいろな手術法があり、患者さんの希望により組み合わせて行っています。
どの治療法が適切であるかについては、診察した上で、患者さんごとにご説明しています。
1. いろいろなタイプの顔面神経麻痺に対して、広く行われる治療法
A. 眉毛挙上術
眉毛が下がってしまっている症状や上まぶたが眼球に被さって視野が妨げられる症状に対して行う治療です。代表的な手術は下記の2つですが、その他の方法もあります。
眉毛上皮膚切除術
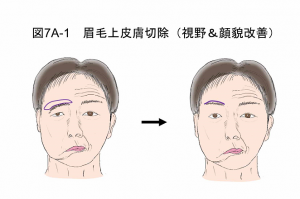
眉毛の上縁に沿って1cm幅ほどの皮膚を切除する方法で、簡単に確実な効果が得られる術式です。眉毛上縁にそったキズ跡は残りますが、時間が経つと目立たなくなります。局所麻酔で手術可能です(図7A-1)。
頭髪生え際皮膚切除+大腿筋膜移植
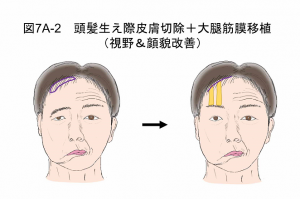
眉毛上縁にキズ跡が残ることに抵抗がある患者さん向けの方法です(図7A-2)。頭髪生え際の傷跡は、ヘアスタイルよっては目立ちません。こちらは全身麻酔が必要で、大腿筋膜を採取する場合には太腿にもキズ跡が残るわりには効果は上記の眉毛上皮膚切除術ほど確実ではないため、あくまで、眉毛上縁にキズ跡が残ることに抵抗がある患者さん向けの術式です。
B. 上眼瞼形成術
上眼瞼の幅広重瞼固定術
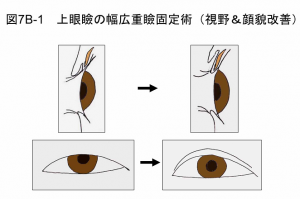
上眼瞼形成術は、図7B-1のように重瞼ラインを幅広く変更することにより皮膚の被さりを解除して視野を拡大させる手術です。皮膚を切除せずに視野を確保できるので、この手術のみでは顔面神経麻痺による閉瞼不全の悪化を来す心配がほとんどありません。
眼瞼挙筋腱膜延長術
瞼が閉じられなくて難治性の角膜炎が生じているときに行う手術です。目の乾き・痛み・充血や角膜炎は、閉瞼が正常にできないことが原因なので、瞼を挙げる筋肉の力を少し小さくすることにより、閉瞼しやすくします。いわゆる“軽い眼瞼下垂”になるため、瞼裂(目の見えている縦幅)が少し狭くなるのが欠点です。
側頭筋移行術
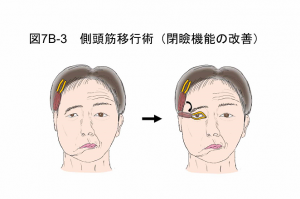
重度の閉瞼不全(目が閉じられない)症状に対して行う手術です(図7B-3)。顔面神経ではない三叉神経に支配される側頭筋を使って閉瞼機能を再建する術式で、奥歯を噛むことにより意図的に閉瞼できるようになります。下眼瞼下垂が修正されるとともにシャンプーが目に入らないなどの利点があります。
閉瞼(目を閉じる)機能への配慮
これらのA. 眉毛挙上術、B. 上眼瞼形成術については、顔面神経麻痺による閉瞼機能の悪化を来す可能性があるので、当科ではハイスピードカメラにより瞬目の回数と深さを科学的に分析したうえで手術術式や、皮膚の切除量、矯正量を決定しています。
C. 下眼瞼形成術
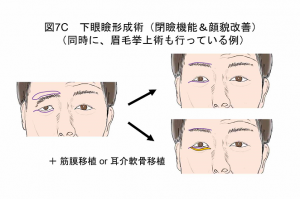 下瞼下垂・外反で瞼が閉じられない、見栄えが悪い症状に対して行う手術です。下眼瞼挙上術、重症度によっては筋膜や耳介軟骨の移植を追加して外反の修正を行います(図7C)。術式の選択は、下眼瞼下垂の重症度や年齢などを考慮して患者さんと相談の上決定します。また、眉毛、眼周りの手術は、2~3の手術を組み合わせて一度の手術で行うことができます。
下瞼下垂・外反で瞼が閉じられない、見栄えが悪い症状に対して行う手術です。下眼瞼挙上術、重症度によっては筋膜や耳介軟骨の移植を追加して外反の修正を行います(図7C)。術式の選択は、下眼瞼下垂の重症度や年齢などを考慮して患者さんと相談の上決定します。また、眉毛、眼周りの手術は、2~3の手術を組み合わせて一度の手術で行うことができます。
D. 神経・血管茎付き遊離筋肉移植(笑いの再建)
笑ったときに口角が上がるようになる手術です。笑ったときに麻痺側の口角が上がるので、笑顔時にも顔面が対称に近くなります(図7D)。
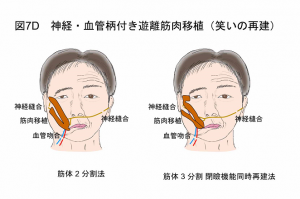
主として完全麻痺の患者さんに対して行う手術ですが、笑ったときに口角が上がらない拘縮型不全麻痺の患者さん(法令線は深いが、笑っても口角が上がらない)や、小児の患者さんに対しても、施行希望があれば行います。広背筋(背中)や薄筋(太もも)を、神経・血管付きで顔に移植します。2 分割した広背筋の一方の神経を健側顔面神経につなぐことにより、健側と同期した自然な笑いが可能になり、もう一方の神経を同側咬筋神経につなぐことにより、健側と別に動かすことや意図的な作り笑いが可能になります。さらに、3 分割した筋肉を使って閉瞼機能も再建する場合もあります。また、次項のE. 筋膜移植と組み合わせて行う場合もあります。
E. 大腿筋膜移植術
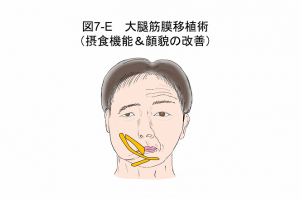
比較的小さな手術で、顔下半分の変形が軽くなります。大腿(太もも)から採取した筋膜により、ほうれい線や下口唇をつり上げて、安静時や笑ったときの顔の変形を小さく抑える手術です(図7E)。 笑ったときに、口が健常側に行ってしまうのを防ぐことができますが、前項のD. 遊離筋肉移植のように動くようにはなりません。
F. 健常側の筋肉の動きを弱める手術
逆転の発想で、健常側の筋肉を弱めて顔面を対称に近づけます。健常側の頬骨筋や口角・下口唇下制筋などの動きを弱めて、動きを調整します。
2. 病的共同運動や顔面拘縮を合併する顔面神経不全麻痺に対する治療法
ハント症候群やベル麻痺により顔面神経麻痺になったが、ある程度回復したときに生じる後遺症に対する手術です。腫瘍摘出術後になることもありますが、普通の顔面神経麻痺とは違った治療法が必要です。
まず、通常の顔面神経麻痺と共通な眉毛下垂・視野狭窄に対しては、眉毛挙上術(A)と上眼瞼形成(B)を行います。
G. 眼輪筋部分切除+眼瞼挙筋腱膜短縮術
口を動かすと閉瞼してしまう病的共同運動を持つ不全麻痺の患者さんに対する手術です。眼輪筋(閉瞼するための筋肉)の過剰反応を修正するために、眼輪筋を少し切除して減量します。併せて、上眼瞼を開ける上眼瞼挙筋の腱膜を少し短縮して、開瞼しやすくします(この術式はいわゆる“腱膜性眼瞼下垂”に対する手術に似た手術です)。
口を動かすと閉瞼してしまう顔面神経不全麻痺であっても、瞬目(まばたき)が多少障害されていることが分かっているので、手術後に閉瞼障害が著しくならないようにする按配が難しいのですが、この手術により、口を動かしたときに閉瞼する病的共同運動は軽減されます。
H. 表情筋調整術 / 拘縮軽減術
病的共同運動により過剰反応する眼輪筋、頬骨筋、下制筋などの筋肉を減量したり付け替えたりします。
- 口を動かしたときに眼が閉じてしまう症状が気になる患者さんには、過剰に発達した上下眼瞼の眼輪筋を減量して、病的共同運動による異常閉瞼を軽減させます。
- 法令線が深く拘縮があると、口が横に引っ張られて容貌に自信が持てなくなるばかりではなく、常に締め付けられているように感じて、日常の不快感があります。この症状に対しては、原因になっている頬骨筋の拘縮と皮膚への癒着を解除します。同時に、脂肪移植など行う場合もあります。
- この拘縮と病的共同運動が広頚筋(首の筋肉)に生じた場合は、 “肩凝り”がひどくなる場合がありますが、このような患者さんには、広頚筋の減量術を行います。
ボトックス(神経麻痺薬)局所注射
筋肉の病的な運動を注射で減弱させる処置です。表情筋の拘縮・痙攣(攣縮)を、ボトックス(神経麻痺薬)局所注射によって、手術なしで改善させます。ボトックスの効果は3-5か月すると消えるため、年に2-3回、繰り返して行う必要があります。この治療法は、耳鼻咽喉科に紹介する場合があります。
顔面神経麻痺の検査
顔面神経麻痺の程度や局在性などを評価するために、当科で行っている代表的な検査を紹介します。
筋電図検査
文字通り、筋肉の動きを電気的に評価する検査です。20ほどもあってお互いに結合している表情筋(顔の表情を作る筋肉)を個別に評価することは困難ですが、おおよその部位別の動き、左右差などを評価します。移植した筋肉が元気に生着しているか、つないだ神経が筋肉に入ってきているかなどを調べることもできます。
瞬目(まばたき)検査
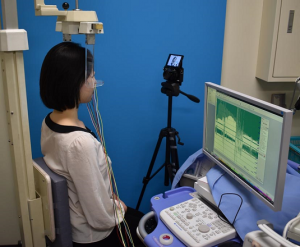
閉瞼機能には、意識して目を閉じる機能と、無意識の瞬目で閉瞼する機能の、性質の異なる2つの機能があります。前者は、洗髪時にシャンプーが目に入らないようにするなど、実生活で重要な役割を果たしています。一方で後者は、意識的に目を閉じなくても眼球の表面が乾かないようにして守る役割があり、どちらも重要な機能です。前者は実際に努力閉瞼してもらえば、できているかどうかが判定できますが、後者は一瞬の出来事なので、見ているだけでは分かりません。そこで、当科では、ハイスピードカメラを用いて、瞬目の頻度と閉瞼の深さを科学的に分析したうえで顔面神経麻痺の重症度を評価しています。瞬目検査は、形成外科的手術を行う際の術式や修正量を決定する指標にもなります。
写真やビデオによる、対称性や動きの解析
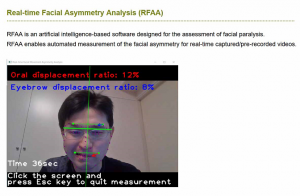 顔面神経麻痺は文字通り顔の動きの麻痺であるので、患者さんにとって、視野の広さ、閉瞼機能、摂食時の口唇の動きなどの機能的な問題に留まらず、容貌に関しても大きな問題になってきます。これらの、機能、容貌の問題を総合的に評価するために、受診時には写真やビデオを撮影して、経時的な変化をみながら治療に役立てています。
顔面神経麻痺は文字通り顔の動きの麻痺であるので、患者さんにとって、視野の広さ、閉瞼機能、摂食時の口唇の動きなどの機能的な問題に留まらず、容貌に関しても大きな問題になってきます。これらの、機能、容貌の問題を総合的に評価するために、受診時には写真やビデオを撮影して、経時的な変化をみながら治療に役立てています。
その他、顔面神経麻痺の原因が腫瘍でないことを確認するために、MRI検査、CT検査なども適宜行います。