顔面神経麻痺に対する治療の時期と方法
目次
Ⅰ.発症からの時期による治療方針
顔面神経麻痺の原因がどのようなものであっても、治療方針の違いから、発症からの期間を基準にして、以下の3つに分けられます。
a. 急性期顔面神経麻痺(発症直後)
b. 新鮮期顔面神経麻痺(おおむね発症後1年以内)
c. 陳旧性顔面神経麻痺(おおむね発症後1年以上経過したもの)
a. 急性期顔面神経麻痺(発症直後)
顔面外傷等による顔面神経の物理的切断以外は、耳鼻咽喉科での治療となります。顔面神経が物理的に切断されている場合は、形成外科で、早急に神経の縫合や再建を行います。いずれの場合も、治療開始は早ければ早いほど後遺症が少ない傾向にあるので、原因の如何を問わず、顔面神経麻痺の急性期は、至急、病院を受診することをお勧めします。
b. 新鮮期顔面神経麻痺(おおむね発症後1年以内)
Hunt症候群、Bell 麻痺、腫瘍摘出後、頭蓋内疾患後、外傷のいずれであっても、顔面神経が物理的に切断されていなければ、回復を待ちながら経過観察することになります。神経が切断されていなくても、あまりに眉毛下垂や眼瞼下垂・下眼瞼下垂がひどくて生活に支障をきたす場合は(とくに高齢者)、この時期にも形成外科的治療を行うことがあります。
物理的に神経が切断されてしまっている場合は、時間が経つと、顔面神経に支配されている表情筋が萎縮して非可逆的に消失してしまうため、表情筋が無くなってしまう前に、神経移行、神経移植、筋肉移植などの手術を行うことが重要です。つまり、神経の回復の見込みがない場合は、この時期に形成外科的治療を行うことが、後遺症を軽くする肝になるということになります。
c. 陳旧性顔面神経麻痺(おおむね発症後1年以上経過したもの)
形成外科で実際に手術療法を行うのは、ほとんどがこの時期の患者さんです。陳旧性顔面神経麻痺の時期になると、回復するものは概ね回復し終わるので、残った症状は後遺症となります、この後遺症には、単に“動きが悪い”ことだけではなく、“意図した通りに動かない、一緒に動いてほしくない動きが一緒に生じる(病的共同運動)”、“いつも締め付けられているような感じがする、法令線が深くて口が横に行っている(表情筋拘縮)“なども含まれます。これらの症状に対する手術を、患者さんの希望を聞きながら行うことになります。
上記のいずれの時期の治療も健康保険の適用となるので、安心してご受診ください。
Ⅱ.陳旧性顔面神経麻痺に対する形成外科的治療の実際
当科で行っている陳旧性顔面神経麻痺に対する代表的な手術法を紹介します。
下記の治療法以外にもいろいろな手術法があるので、ここに書いてない手術法の説明も聞いてみたい場合は、当科外来を受診したときにご相談ください。
顔面神経麻痺の程度や愁訴は患者さんによって異なるので、診察して、患者さんごとに希望を聴いた上で治療法を提案しています。
治療の大前提として最初にお話ししておきたいことは、「完全麻痺を含む弛緩性不全麻痺(病的共同運動や表情筋拘縮を伴わないもの)」と「病的共同運動と表情筋拘縮を伴う不全麻痺」は、まったく別の疾患であり、治療法も異なるということです。
そのことから、「1) いろいろなタイプの麻痺に対して広く行われる治療法」と「2) 病的共同運動と表情筋拘縮を伴う不全麻痺に対する治療法」を分けて述べます。
1) いろいろなタイプの顔面神経麻痺に対して、広く行われる治療法
A. 眉毛挙上術
眉毛が下がってしまっている症状や上まぶたが眼球に被さって視野が妨げられる症状に対して行う治療です。当科で行っている代表的な手術は下記の2つですが、その他の方法もあります。
1) 眉毛上皮膚切除術

眉毛の上縁に沿って1cm幅ほどの皮膚を切除する方法で、低侵襲で簡単に確実な効果が得られる術式です。眉毛上縁にそったキズ跡は残りますが、時間が経つと目立たなくなります。局所麻酔で行える侵襲の少ない手術で十分な効果が得られ、患者さんの満足度も高いので、気軽に受けていただける手術です。
2) 頭髪生え際皮膚切除+大腿筋膜移植

眉毛上縁にキズ跡が残ることに抵抗がある患者さん向けの方法です(図4A-2)。頭髪生え際の傷跡は、ヘアスタイルを工夫すれば目立ちにくくなります。この手術は全身麻酔が必要で、大腿筋膜を採取するために太腿(ふともも)にもキズ跡が残るので、あくまで、眉毛上縁にキズ跡が残ることに抵抗がある患者さん向けの術式です。
B. 上眼瞼形成術
1) 上眼瞼の幅広重瞼固定術

上眼瞼形成術は、重瞼ラインを幅広く変更することにより、上眼瞼皮膚が被さっているのを解除して、視野を拡大させる手術です。皮膚を切除せずに視野を確保できるので、この手術のみで顔面神経麻痺による閉瞼不全の悪化をきたす心配はほとんどありません。
2) 眼瞼挙筋腱膜延長術
瞼が閉じられなくて難治性の角膜炎が生じているときに行う手術です。目の乾き・痛み・充血や角膜炎は、閉瞼(とくに瞬目)が正常にできないことが原因ですが、能動的な閉瞼機能を再建するためには次のC.側頭筋移行術などの手術が必要です。そこで、より侵襲の少ない手術で(瞼を挙げる筋肉の力を少し小さくすることにより)閉瞼できるようにするのが、本術式です。いわゆる“軽い眼瞼下垂”になるため、瞼裂(目の見えている縦幅)が少し狭くなります。そのため、見栄え的には少し悪化するため、あまり希望する患者さんはいませんが、小さな侵襲での閉瞼機能の改善を重視する患者さんには、見栄えの悪化をお話した上で行うことがあります。
上記のA. 眉毛挙上術、B. 上眼瞼形成術については、顔面神経麻痺による閉瞼機能の悪化を来す可能性があるので、当科ではハイスピードカメラにより瞬目の回数と深さを科学的に分析したうえで手術術式や、皮膚の切除量、矯正量を決定しています(☞図4K)。
C. 側頭筋移行術

重度の閉瞼不全(目が閉じられない)症状に対して行う手術です。顔面神経ではない三叉神経に支配される側頭筋を使って能動的な閉瞼機能を再建する術式で、噛む動作により意図的に閉瞼できるようになります。瞬目の改善は期待できませんが、強閉瞼したいシャンプー時などに、水が目に入らないなどの利点があります。上下の眼瞼に筋膜を通すため、眼瞼がやや厚ぼったくなり、見栄え的には多少悪化するのが弱点なので、この点を理解した上でも希望があれば行う手術です。通常は、眉毛挙上術と上眼瞼形成術を同時に行います。
D. 下眼瞼下垂・外反修正術

下瞼下垂・外反で瞼が閉じられない、見栄えが悪い(いわゆる“あかんべー”)、といった症状に対して行う手術です。下眼瞼挙上術、重症度によっては筋膜や耳介軟骨の移植を追加して外反の修正を行います。術式の選択は、下眼瞼下垂・外反の重症度や年齢などを考慮して患者さんと相談の上決定します。また、眉毛、上眼瞼/下眼瞼の手術は、2~3の手術を組み合わせて一度の手術で行うこともできます。それぞれ、どの手術を組み合わせて施行することができるかについては、患者さんごとに異なるので、実際の診察中にご相談ください。
E. 神経・血管茎付き遊離筋肉移植(笑いの再建)

顔面神経麻痺により笑っても口角が上がらないために、“日常、笑わないようになった。外出時には常にマスクをしている”とおっしゃる患者さんは多いものです。本手術により、笑ったときに口角が上がるようになるので、笑顔時にも顔面が対称に近くなります。通常は、眼周りの手術(A,B,C,D)を行った後に施行することが多い手術です。
主として完全麻痺の患者さんや小児の不全麻痺の患者さんに対して行う手術ですが、笑ったときに口角が上がらない、Hunt症候群やBell麻痺後後遺症の拘縮型不全麻痺の患者さん(法令線は深いが、笑っても口角が上がらない)についても、希望があれば行います。広背筋(背中の筋肉)を、神経・血管付きで顔に移植し、健側(反対側)の神経とつなぐことにより、健側と同期した自然な笑いが可能になります。当科では、口角を挙げるだけではなく、できるだけ「眼も笑っているようにみえる」再建を世界に先駆けて行っていて、より自然な笑いを再建することに注力しています。また、Fの筋膜移植と組み合わせて行うことにより、より自然に近い動きと対称性を得ることができます。
詳細は、当科ホームページの“「無意識に自然に笑えない」が悩みの方へ”もご覧ください。
F. 大腿筋膜移植術(下口唇・口角つり上げ術)

比較的小さな手術で、顔下半分の変形が軽くなります。大腿(ふともも)から採取した筋膜により、鼻唇溝や下口唇をつり上げて、安静時の顔の非対称を小さくする手術です(図 4F)。 口角下垂を修正し、笑ったときに口が健常側に行ってしまうのを防ぐことができます。全国的には標準的な手術ですが、Eの遊離筋肉移植のように、動くようになるわけではなく、様々な表情を対称化する効果は小さいため、当科では、大腿筋膜移植術単独での再建手術は、あまりお勧めしていません。長時間の手術や入院に対して体力的に不安がある(歩けなくなるなど)高齢の患者さん向けの術式で、“入院期間の短い、比較的小さい手術で、今よりは良くなる”イメージで受けていただく手術です。
G. 健常側の筋肉の動きを弱める手術
逆転の発想で、健常側の筋肉や神経を弱めて顔面を対称に近づける手術です。代表的なものとしては、幼少期からの下口唇・口角下制筋麻痺に対する、健常側下制筋の部分切除術やその支配神経の減数術があります(☞当ホームページの「幼少期からの麻痺に対する治療」の項目を参照)。この手術は、頸部腫瘍を切除したときや頸部リンパ節郭清術を行った後の下制筋麻痺に対しても行います。
そのほか、Eの神経・血管茎付き遊離筋肉移植により口角が挙るようになった患者さんで、笑ったときに健常側の下口唇が下がることを訴える方があり、このようなときは、健常側の口角・下口唇下制筋の動きを弱めて、動きを調整するときに行うことがあります。
2) 病的共同運動や表情筋拘縮を伴う顔面神経不全麻痺に対する治療法
Hunt症候群やBell麻痺により顔面神経麻痺になったが、ある程度回復したときに生じる後遺症に対する手術です。聴神経腫瘍(前庭神経鞘腫)・顔面神経鞘腫などの腫瘍摘出術後や、悪性腫瘍の摘出時に顔面神経の再建を行った後などでも同様な症状を呈することもありますが、顔面神経完全麻痺や弛緩性不全麻痺とは違った治療法が必要です。
眉毛下垂・視野狭窄がある場合は、通常の顔面神経麻痺と共通なA.眉毛挙上術とB.上眼瞼形成が有効なので、これは共通の手術法となります。
H. 眼輪筋拘縮解除+過剰神経交通解除術
口を動かすと閉瞼してしまう病的共同運動や、口と眼瞼が固まって一緒に動く現象を軽減する手術です。耳の前から頬部の皮膚をめくって手術を行うので、「I.鼻唇溝拘縮軽減術/口周囲の病的共同運動軽減術」を同時に行うこともできます。眼輪筋(閉瞼するための筋肉)の過剰反応を修正するために、眼輪筋を少し切除して減量すると同時に口と連絡する神経を減してきます。目を意識的に完全に閉じることができる(シャンプーの時には困らない)不全麻痺の患者さんでも、瞬目の深さは障害されていることが分かっているので、これらをやりすぎると目の乾きが顕著になるため、按配に経験が必要な手術です。
実際上は、このような手術を行っても、筋肉や神経はある程度再生してくるため、いったんは強力に減弱させ(術後数か月は、やや目が閉じにくくなる)、半年~1年後以降は、神経や筋肉の動きが再生してもある程度の効果が残るような按配で手術を行うことになります。“病的共同運動を減らしながら、瞬目機能の悪化はほとんどない」ようにする按配が難しい手術となりますが、手術後2~3か月は、いったん閉瞼しいいづらくなることを了解していただいた上で手術を行います。
I. 鼻唇溝拘縮軽減術/口周囲の病的共同運動軽減術
病的共同運動により過剰反応する頬骨筋、下制筋などの筋肉を減量したり付け替えたりします。鼻唇溝が深く拘縮があると、口が横に引っ張られて容貌に自信が持てなくなるばかりではなく、常に締め付けられているように感じて、日常の不快感があります。この症状に対しては、原因になっている頬骨筋の拘縮と皮膚への癒着を解除(もしくは部分的に切離や切除)します。同時に、脂肪移植など行う場合もあります。
J. 広頚筋減量術
このような拘縮と病的共同運動が広頚筋(首の前方にある筋肉)に生じた場合は、 口や目の動きに伴って、広頚筋が柱状に盛り上って、重度の“肩凝り”を訴える場合があるので、このような患者さんには、広頚筋の減量術を行います。

以上のH & I & Jを併用することにより、病的共同運動や表情筋拘縮による不快感や見栄えの問題をある程度改善することが可能ですが、表情筋の動きが良くなるわけではなく、病的共同運動や表情筋拘縮も完全になくなるわけではないので、あくまで「症状の改善」が目的となります。
K. ボトックス(神経麻痺薬)局所注射
筋肉の病的な運動を注射で減弱させる方法です。表情筋の拘縮・痙攣(攣縮)を、ボトックス(神経麻痺薬)局所注射によって、手術なしで(皮膚を切開することなく)改善させます。ボトックスの効果は3か月ほどで消えるため、年に3-4回行う必要があります。東大病院では、耳鼻咽喉科で多く行われているので、耳鼻咽喉科の顔面神経外来に紹介し、治療を検討してもらっています。
Ⅲ.顔面神経麻痺の検査について
1) 筋電図検査
文字通り、筋肉の動きを電気的に評価する検査です。20ほどもあってお互いに結合している表情筋(顔の表情を作る筋肉)を個別に評価することは困難ですが、おおよその部位別の動き、左右差などを評価します。移植した筋肉が元気に生着しているか、つないだ神経が筋肉に入ってきているかなどを調べることもできます。
2) 瞬目(まばたき)検査
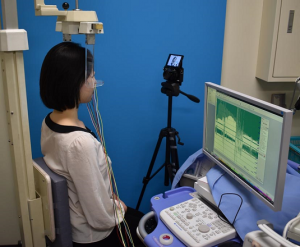
閉瞼機能には、意識して目を閉じる機能と、無意識の瞬目で閉瞼する機能の、性質の異なる2つの機能があります。前者は、洗髪時にシャンプーが目に入らないようにするなど、実生活で重要な役割を果たしています。一方で後者は、意識的に目を閉じなくても眼球の表面が乾かないようにして守る役割があり、どちらも重要な機能です。前者は実際に努力閉瞼してもらえば、できているかどうかが判定できますが、後者は一瞬の出来事なので、見ているだけでは分かりません。そこで、当科では、ハイスピードカメラを用いて、瞬目の頻度と閉瞼の深さを科学的に分析したうえで顔面神経麻痺の重症度を評価しています。瞬目検査は、形成外科的手術を行う際の術式や修正量を決定する指標にもなります。
Comparative blink analysis in patients with established facial paralysis using high-speed video analysis. J Craniofac Surg. 2022;33:797-802.
The Impact of brow-lift on eyelid closure in patients with facial paralysis. Facial Plast Surg Aesthet Med. 2022;24:385-390.
Change in eyelid closure in spontaneous blinking after static eyelid reconstruction surgery for patients with facial paralysis. Ann Plast Surg. 2022;88:303-307.
3) 写真やビデオによる、対称性や動きの解析
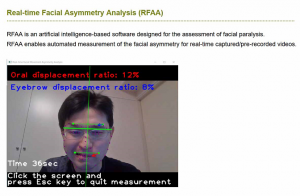
顔面神経麻痺は文字通り顔の動きの麻痺であるので、患者さんにとって、視野の広さ、閉瞼機能、摂食時の口唇の動きなどの機能的な問題に留まらず、容貌に関しても大きな問題になってきます。これらの、機能、容貌の問題を総合的に評価するために、受診時には写真やビデオを撮影して、経時的な変化をみながら治療に役立てています。
Application of artificial intelligence for real-time facial asymmetry analysis. Plast Reconstr Surg. 2020;146:243e-245e.